I. Classification des troubles fonctionnels
1. DOULEURS AIGUES/SUBAIGUES DU COMPLEXE POIGNET-MAIN
a. Douleurs nociceptives aponévrotiques de la partie externe du poignet
- Ténosynovite sur la gaine des tendons du long abducteur et du court extenseur du pouce (De Quervain)
- Douleur intense à extrême (EVA > 5) et tuméfaction (RL) sans notion traumatique de la tabatière anatomique
- Manœuvres spécifiques de mise en évidence
- Gestuelle favorisante
- Bursite : Syndrome de l’entrecroisement
-
- Bursite au croisement des tendons des extenseurs radiaux du carpe et des tendons du court et du long abducteur du pouce.
- « Aï » crépitant
- Tuméfaction 4 à 6 cm au-dessus de l’interligne radio-carpienne, à la face dorsale de l’avant-bras.
- Douleurs aux insertions des extenseurs radiaux du carpe
- Douleurs postérieures à la base des 2ème et 3ème métacarpiens.
- Peut être associée à une ostéophytose carpo-métacarpienne (« carpe bossu »)
- Favorisée par contraintes répétées en compression axiale du poignet (Boxe, arts martiaux).
- Douleur de l’insertion du long palmaire et/ou du fléchisseur radial du carpe
- Douleur antéro-externe du poignet
- Tuméfaction possible
- Sports nécessitant des activités de préhension de force (judo, escalade, gymnastique, guidon de moto ou de vélo)
- Douleur du tendon du long extenseur du pouce
- Douleur postérieure du poignet à proximité du tubercule de Lister
- Risque de rupture tendineuse par frottement du tendon sur ce tubercule
- Douleur de l’articulation radio-scaphoïdienne et/ou scapho-trapézienne
b. Douleur neurogène rapportée à la partie externe de la main
- Syndrome canalaire du nerf radial au niveau de la gouttière radiale (« paralysie des amoureux »)
- Douleur du bord externe de la main (région de la tabatière anatomique) + douleur postéro-externe du bras et de l’avant-bras
- Force du triceps préservée mais faiblesse des extenseurs du poignet et des doigts.
- Syndrome canalaire de la branche superficielle sensitive du nerf radial au niveau de l’avant-bras
- Diagnostic différentiel avec ténosynovite de De Quervain puisque douleur de la colonne du pouce (et du dos de la main)
- Syndrome du canal carpien (nerf médian)
- Acroparesthésies nocturnes ++ soulagées en secouant la main.
- Douleur neurogène et troubles sensitifs de la face palmaire des 3 premiers doigts et de la moitié latérale de l’annulaire.
- Faiblesse de la pince « pouce-index »
- Souvent en lien avec une hypertonie des muscles extrinsèques fléchisseurs des doigts qui passent dans le tunnel carpien (innervés les racines C7T1).
- Diagnostic différentiel avec piégeage du nerf médian au pli du coude (faiblesse du rond pronateur) ou lors de sa traversée du rond pronateur (rare).
c. Douleur nociceptive de la partie interne du carpe
- Douleur du tendon de l’extenseur ulnaire du carpe
- Douleur (+/- tuméfaction) au bord postéro-interne du poignet à proximité de la styloïde ulnaire
- Subluxation avec claquement du tendon entrainant un syndrome de « l’essuie-glace »
- Douleur du fléchisseur ulnaire du carpe
d. Douleur neurogène du bord interne de la main
- Syndrome canalaire du nerf ulnaire dans la gouttière épitrochléo-olécrânienne (fréquent)
- Troubles sensitifs (paresthésies et/ou hypoesthésie) au bord interne de la main, auriculaire et ½ interne de l’annulaire.
- Troubles trophiques dans ce même territoire
- Faiblesse des muscles interosseux (abd-/adduction des doigts)
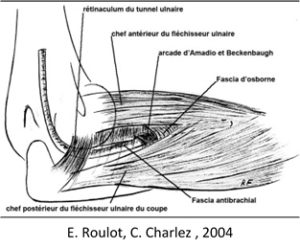
-
- Syndrome canalaire du nerf ulnaire dans la loge de Guyon
- Troubles sensitifs au bord interne de la main et sur l’auriculaire
- Atteinte motrice : idem piégeage au coude.
- Souvent en lien avec une hypertonie des muscles extrinsèques fléchisseurs des doigts qui passent dans le tunnel carpien (innervés les racines C7T1)
2. DOULEURS CHRONIQUES/RECURRENTES DU MEMBRE SUPÉRIEUR
- Douleurs d’origine nociceptive ou neurogène, décrites ci-dessus, qui perdurent plus de 3 mois.
- Douleurs chroniques fréquentes au niveau du membre supérieur.
- Intensité légère à modérée / EVA < 5
- Centralisation progressive de la douleur (à rechercher à l’examen clinique)
- Intégration progressive de l’enraidissement des couches musculaires stabilisatrices et mobilisatrices
- Troubles proprioceptifs qui favorisent l’entretien des lésions tendineuses
- Dégénérescence tissulaire progressive objectivable aux examens complémentaires
- Apparition de nodules calciques et/ou de lésions transfixiantes dans les tendons, notamment de la coiffe des rotateurs.
- Apparition tardive d’arthrose avec limitation progressive des amplitudes articulaires
- Omarthrose
- Arthrose huméro-radiale et/ou huméro-ulnaire
- Rhisarthrose trapézo-métacarpienne ++
- Arthrose scapho-trapézienne
- Arthrose scapho-radiale (SLAC Wrist)
II. Recommandations de bonne pratique
1. RECOMMANDATIONS POUR L’EXAMEN CLINIQUE
a. La mise en évidence de la structure douloureuse est souvent possible au niveau du membre supérieur.
b. Elle nécessite de mettre sous contraintes les sources supposées de douleur :
- Douleur articulaire :
- Palpation d’une interligne déformée par l’arthrose
- Limitation d’amplitude articulaire
- Tests spécifiques de compression de l’interligne de l’épaule :
- Manœuvre de Neer
- Signe de Yocum
- Manœuvre de Hawkins
- Hydarthrose visible au coude et au poignet
- Douleur ligamentaire :
- Pression sur les insertions et/ou corps
- Mise en tension par mobilisation brusque en « ouverture » de l’interligne.
- Tests de laxité en cas de traumatisme
- Douleur musculaire :
- Palpation d’un enraidissement du muscle (dureté + douleur)
- Cartographie des « points gâchettes »
- Contraction isométrique contrariée
- Tendinopathie :
- Contraction excentrique.
- Contraction isométrique contrariée
- Syndrome canalaire (douleur neurogène) :
- DNA 4 + ROT + testing musculaire
- Compression possible du nerf sur son trajet ou au lieu de piégeage
- Manœuvres spécifiques d’étirement du nerf
- Attention à la possibilité d’un Double Crush Syndrom
c. Il est nécessaire de tenir compte des qualités métrologiques (fiabilité) des tests utilisés
- Un test très sensible est bon pour exclure une pathologie (SeNex)
- Un test très spécifique est bon pour inclure une pathologie (SpéPin)
d. Les douleurs chroniques peuvent faire l’objet d’une recherche de centralisation de la douleur.
- Sensibilisation neurocentrale
- Mise en évidence d’allodynie et hyperalgésie métamériques ou diffuses
- Questionnaire de sensibilisation
- Mémorisation corticale
- Examen clinique pauvre
- Douleur inconstante à caractère contextuel
- Trouble du comportement face à la douleur.
2. RECOMMANDATIONS PAR SYNDROME
a. Syndromes traumatiques
- Examen visuel
- Attitude caractéristique du traumatisé du membre supérieur.
- Impotence fonctionnelle majeure avec limitation des amplitudes articulaires.
- Déformation osseuse, atteinte tégumentaire
- Tests de laxité ligamentaire
- Articulation acromio-claviculaire
- Tiroir antéro-postérieur
- Signe de la « touche de piano »
- Articulation gléno-humérale
- Test du tiroir
- Sulcus test
- Tests d’appréhension
- Articulation huméro-ulnaire
- Milking test
- Test de O’Driscoll
- Articulations du poignet
- Tiroir antéro-postérieur radio-carpien
- Subluxation de la tête ulnaire en prono-supination active
- Test du tiroir antéro-postérieur radio-ulnaire
- Test de Watson (scapho-lunaire)
- Test de Reagan et Linscheid (lunato-triquétrale)
- Test capito-lunate
- Test triquetro-hamate
- Examens complémentaires
- Radiographies
- IRM de l’articulation
b. Syndromes inflammatoires
- Tests cliniques à la recherche d’une inflammation localisée d’un tissu (ténosynovite, bursite, hygroma, …)
- Tests de mise en évidence d’un conflit sous-acromial
- Manœuvre de Finkelstein (associée à une extension et abduction contre résistance pour DE Quervain)
- Crépitations douloureuses à la palpation ou au coulissement des tendons mis sous tension
- Tuméfaction visible
- Examens complémentaires :
- Numération formule sanguine, vitesse de sédimentation, CRP
- IRM de l’épaule
- Échographie (coude, poignet)
- Échographie abdominale
- ECG, échographie cardiaque
- EEG, scanner cérébral
c. Syndromes infectieux
- Numération formule sanguine, vitesse de sédimentation, CRP
- Ponction de liquide articulaire pour examen de la composition
- Radiographies
d. Syndromes dégénératifs
- Examen visuel et palpatoire de l’interligne articulaire
- Radiographies
e. Syndromes métaboliques
- Radiographies à la recherche d’une ostéonécrose
- IRM (ou scintigraphie) en cas de suspicion d’algodystrophie
f. Syndromes tumoraux
- Vitesse de sédimentation
- Électrophorèse des protéines sanguines
g. Syndromes dysmorphiques
- Déformations visibles à l’examen clinique
- Radiographies
h. Syndromes neurologiques
- Examen clinique
- Avant-bras et poignet
- Syndrome du nerf radial superficiel
- Test de Finkelstein dans un contexte de douleur neurogène
- Compression directe 8 à 10 cm au-dessus de la styloïde radiale, entre le tendon du brachio-radial et le bord radial du long abducteur du pouce
- Pic-touche face dorsale de la partie externe de la main
- Syndrome du nerf médian dans le canal carpien
- Tinel sur le canal
- Test de compression active du canal, avant-bras en supination et poignet en flexion à 60°.
- Test de Phalen
- Recherche d’une atteinte de la pince pouce-index (lettre « o »).
- Pic-touche dans le territoire médian à la main
- Syndrome du nerf ulnaire dans le canal de Guyon (rare)
- Tinel
- Compression active du canal de Guyon
- Test de « Phalen inversé » en extension du carpe.
- Faiblesse des interosseux.
- Signe de Froment et de la clé
- Pic-touche dans le territoire ulnaire à la main
- Examen para-clinique
- EMG
- Syndrome du nerf radial superficiel
- Avant-bras et poignet
III. Conseils et orientations thérapeutiques possibles
1. DOULEURS
a. Douleur nociceptive locale
- Médecin
- Antalgiques dont le pallier dépend de l’intensité
- Éventuellement AINS per-os (sauf pour tendinopathie)
- Crème anti-inflammatoire
- Infiltration locale de corticoïdes (ex : ténosynovite)
- Immobilisation de l’épaule ou du coude par une écharpe ou une orthèse
- Immobilisation du poignet par orthèse rigide.
- Mésothérapie
- Bloc anesthésique
- Chirurgie en dernier recours
- Kinésithérapeute
- Physiothérapie antalgique : électrothérapie, ondes électromagnétiques, ultrasons, thermothérapie.
- Massage transverse profond et étirements pour les tendinopathies
- Strapping épaule, coude ou poignet
- Rééducation gestuelle
- Autonomie:
- Repos sportif, limitation du geste délétère
- Glaçage
- Auto-massage et étirement
b. Douleur neurogène sur syndrome canalaire
- Médecin
- Antalgiques pallier 2/3 et AINS/corticoïdes
- Dispositif TENS
- Orthèse sur syndrome du canal carpien
- Infiltration de corticoïdes
- Chirurgie canalaire libératrice (canal carpien, loge de Guyon, gouttière épitrochléo-olécrânienne)
- Neuro-modulation électrique ou chimique
- Hypnothérapie ericksonienne
c. Douleurs chroniques
- Médecin
- Antalgiques
- En cas de sensibilisation neurocentrale :
- Antiépileptique, anesthésiques
- Antidépresseurs, analgésiques
- En cas de douleurs mémorisées
- Antidépresseurs, anxiolytiques
- Éducation thérapeutique
- Médecin du travail
- Aménagement de l’environnement professionnel (ergonomie du poste, changement de poste, …)
- Kinésithérapeute
- Physiothérapie antalgique
- Rééducation gestuelle
- Psychothérapeute, sophrologue
- Hypnothérapie (ericksonienne de préférence)
- Thérapies psycho-corporelles (yoga, sophrologie, méditation, …)
2. ENRAIDISSEMENT MUSCULAIRE
a. Réflexe
- Médecin
- Myorelaxants
- Anxiolytiques à dose rhumatologique
- Toxine botulique type A
- Mésothérapie
- Crème décontracturante
- Kinésithérapeute
- Physiothérapie décontracturante
- Massothérapie
- Strapping
b. Intégré
- Médecin
- Myorelaxants
- Anxiolytiques à dose rhumatologique
- Toxine botulique type A
- Mésothérapie
- Kinésithérapeute
- Physiothérapie décontracturante
3. REACTION LIQUIDIENNE
- Médecin
- AINS ou corticoïdes
- Infiltration de corticoïdes
- Ponction articulaire
- Kinésithérapeute
- Drainage
- Autonomie
- Protocole RICE ou GREC