I. Diagnostics d’opportunité
1. GÉNÉRALITÉS
- Diagnostic d’opportunité = ensemble des syndromes pour lesquels la prise en charge ostéopathique est considérée comme exclue ou non indiquée
- Si prise en charge ostéopathique exclue => orientation du patient vers le médecin traitant ou vers les urgences
- Si prise en charge ostéopathique non indiquée => orientation vers un autre praticien de santé (voir par ailleurs)
- Syndrome = association de signes (révélés par le praticien) ou symptômes (énoncés par le patient) caractérisant un état jugé pathologique ou dysfonctionnel
- Le paragraphe suivant est focalisé sur les syndromes locorégionaux
2. SYNDROMES TRAUMATIQUES
a. Douleurs aigues de l’épaule et/ou du coude et/ou du poignet
- ATCD traumatique récent (chute, clé de bras, …)
- Impotence douloureuse majeure
- Déformation visible de l’articulation ou d’un os long
- Réaction liquidienne visible (œdème, hématome, …)
- Atteinte tégumentaire (plaie visible, cicatrice, …)
- Hyperlaxité ligamentaire
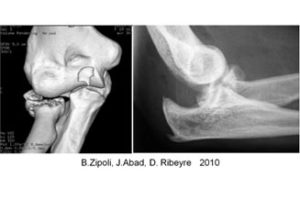
- Douleur neurogène et troubles sensitivo-moteurs possibles (lésion nerf axillaire, nerf radial, …)
b. Instabilité douloureuse de l’épaule
- Antécédents de luxation gléno-humérale (et/ou acromio-claviculaire) post-traumatique
- Épisodes récurrents de (sub-)luxations sans notion traumatique
- Répétition de gestes sportifs de lancer
- Épreuve d’appréhension positive en abduction à 90° et rotation externe de l’épaule
3. SYNDROMES INFLAMMATOIRES
a. Douleurs aigues inflammatoires de l’épaule et/ou du coude et/ou du poignet
- Hyperalgie et impotence fonctionnelle majeure
- Douleur aigüe, diurne et nocturne
- Raideur matinale
- Hydarthrose/oedème, rougeur, chaleur
b. Inflammation diffuse de plusieurs articulations
- Uni- ou bilatéralement
- Douleurs diurnes et nocturnes
c. Inflammation des poignets et des mains
- Atteinte bilatérale et symétrique
- Atteinte chronique évoluant par poussées
- Déformations tardives des poignets et des doigts
- Fébricule possible
d. Ténosynovite aiguë (De Quervain, fléchisseurs ou extenseurs des doigts)
- Hyperalgie et impotence fonctionnelle majeure
- Crépitations à la palpation
- Augmentation de la douleur au mouvement contrarié.
- Sténose possible si évoluée
e. Bursite au croisement entre les tendons des ERC et les court extenseur et long abducteur du pouce
- « Aï » crépitant
- Tuméfaction 4 à 6 cm au-dessus de l’interligne radio-carpienne, à la face dorsale de l’avant-bras.
f. Douleur postérieure du coude
- Hygroma
- Tuméfaction rétro-olécrânienne
g. Douleurs référées au membre supérieur d’origines viscérales :
- Douleurs cardiaques projetée vers l’omoplate, le bras, l’avant- bras et la main (bord ulnaire
- Douleurs de la vésicule biliaire projetée vers l’omoplate droite
- AVC et tumeurs cérébrales
- Oesophagite
4. SYNDROMES INFECTIEUX
a. Douleurs aigues de l’épaule et/ou du coude et/ou de la main
- Douleur diurne et nocturne
- Fièvre
- Hyperalgie
- État inflammatoire de l’articulation
- Œdème, panaris, phlegmon visible à la main.
5. SYNDROMES DÉGÉNÉRATIFS
a. Douleur chronique de l’épaule ou du coude ou du poignet
- Limitation majeure des amplitudes articulaires
- Déformation visible ou palpable de l’interligne articulaire
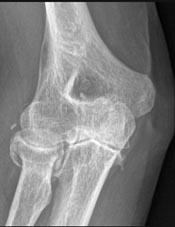
- Arthrose évoluée visible aux radiographies
b. Douleur chronique de l’épaule
- Contexte de tendinopathie chronique
- Épaule pseudo-paralytique
6. SYNDROMES MÉTABOLIQUES
a. Douleurs aigues de l’épaule et/ou du coude et/ou de la main (syndrome épaule-main – SDRC)
- Phase de douleur inflammatoire suivie d’une phase de restriction de mobilité articulaire dans tous les plans par rétraction capsulaire.
- Allodynie et/ou hyperalgésie et/ou hyperesthésie dans les suites d’un traumatisme ou d’une immobilisation
- Impotence fonctionnelle majeure
- Troubles trophiques et/ou décoloration de la main
- Anomalie de la sudation dans la zone douloureuse
- Syndrome « épaule-main » possible
b. Douleur exquise à la palpation du scaphoïde et/ou du lunatum
- Absence de syndrome douloureux inflammatoire
7. SYNDROMES TUMORAUX
a. Douleur de l’épaule
- Douleur diurne et nocturne
- Diminution de l’état général
8. SYNDROMES DYSMORPHIQUES
a. Cal osseux claviculaire
b. Séquelles d’entorse acromio-claviculaire avec rupture ligamentaire et « touche de piano ».
9. SYNDROMES NEUROLOGIQUES
a. Syndrome de Parsonage-Turner
- Douleur violente d’apparition brutale
- Amyotrophie et paralysie de l’épaule
b. Syndrome de Pancoast-Tobias
- Douleur projetée à la face interne du bras, de l’avant-bras et de la main droite
- Syndrome de Claude-bernard-Horner (ptosis, myosis, énophtalmie)
- Tachycardie, troubles de la sudation et de la pigmentation cutanée
- Atteinte douloureuse de la 1ère cote (destruction de l’arc postérieur)
c. Syndrome du défilé cervico-thoraco-brachial
- Radiculalgie déficitaire et / ou signes vasculaires marqués à la main -> cf. rachis thoracique
d. Syndrome radiculaire déficitaire (C5 à T1)
e. Syndrome canalaire du nerf supra-scapulaire (non-indication)
- Douleurs postérieures de l’épaule irradiant vers les cervicales
- Douleurs diurnes et /ou nocturnes majorées en adduction du bras (cross adduction test)
- Amyotrophie des fosses supra et infra-épineuse
f. Syndrome canalaire du nerf axillaire
- Anesthésie du moignon de l’épaule
- Amyotrophie du deltoïde
- TM < 3
g. Syndrome canalaire du nerf thoracique long (non-indication)
- Décollement de ou des omoplate(s) à la manœuvre des « pompes sur le mur ».
h. Syndrome de Wartenberg (branche sensitive du nerf radial) – Non-indication
- Troubles sensitifs à la face dorsale du pouce et de la main dans le territoire du nerf radial.
- Antécédents de compression mécanique de l’avant-bras (plâtre, montre, …) ou de traumatisme direct
II. Choix des outils thérapeutiques ostéopathiques
1. RECOMMANDATIONS GÉNÉRALES ET STRATÉGIES THÉRAPEUTIQUES OSTÉOPATHIQUES
a. Manipulation articulaire
- 1er choix
- Influe rapidement et concomitamment sur plusieurs variables du trouble fonctionnel (surtout douleur et EM)
- Les manipulations articulaires locales au niveau du membre supérieur devront souvent être associées à :
- Des manipulations du rachis cervico-thoracique (correspondance métamérique)
- Des pressions-inhibitions locales
- Les manipulations de la charnière cervico-thoracique sont susceptibles de modifier la débitmétrie du membre supérieur.
b. Respect obligatoire
- Des recommandations de bonne pratique sur le rapport bénéfice / risque de la technique
- Respect des limitations règlementaires d’intervention
- Mise en œuvre conformément aux références professionnelles
- Demande d’examens complémentaires en cas de suspicion de DR, notamment traumatiques.
- Pas de manipulation si douleur lors de la mise en position et / ou lors de la pré-charge (absence de voie de passage)
- Placement de l’articulation et sens de poussée choisis dans le respect de la non-douleur
- Du consentement libre et éclairé du patient
- Du niveau technique du praticien
- En l’absence de possibilité de manipulation
- Mobilisation articulaire des interfaces articulaires
- Techniques neuromusculaires contre l’enraidissement musculaire
c. Réaction liquidienne
- Aucune technique directe n’est référencée pour la diminution de celle-ci.
- En l’absence de contre-indication, la mobilisation articulaire peut être tentée (résultat inconstant)
2. PRÉSENTATION DES TECHNIQUES POSSIBLES EN FONCTION DU COMPLEXE ARTICULAIRE, DE LA STRUCTURE ATTEINTE ET DE LA VARIABLE A MODIFIER
a. Complexe articulaire de l’épaule
- Douleur
- Douleur aponévrotique scapulo-humérale
- Manipulation du rachis cervical moyen
- Mobilisation lente et répétée dans le sens céphalo-caudal de la tête humérale.
- Dorsalgie supérieure ou douleur costo-vertébrale
- Manipulation du rachis dorsal en position assise ou en decubitus dorsal
- Prise de contact épineux ou costo-vertébral
- Douleur référée cervicale
- Manipulation du rachis cervical moyen ou inférieur en fonction de l’EM des autochtones profonds.
- Pression-inhibition dans les muscles enraidis.
- Douleur neurogène rapportée
- Manipulation de ou des UFR cervicale(s) où se situe le syndrome radiculaire
- Enraidissement musculaire
- EM du trapèze (faisceau supérieur++)
- Manipulation des UFR C1C2 à C3C4
- Mobilisation acromio-claviculaire
- Pression-inhibition digitale et/ou rapprochement de fibres sur le faisceau supérieur
- Technique de décordage du faisceau supérieur
- Technique suturale occipito-mastoïdienne
- EM scapulo-thoracique et/ou scapulo-cervical
- Manipulation des UFR selon la correspondance métamérique (C3C4, C4C5 ou C5C6)
- Mobilisation scapulo-thoracique et acromio-claviculaire en position assise ou allongée
- « Décollement » de l’omoplate en decubitus latéral pour détendre le dentelé antérieur
- Pression-inhibition et/ou décordage des muscles : angulaire et rhomboïde
- EM scapulo-huméral
- Manipulation des UFR selon la correspondance métamérique (C4C5 à C6C7)
- Manipulation gléno-humérale en position assise
- Mobilisation de la tête humérale antéro-postérieurement, patient assis ou en decubitus dorsal
- Mobilisation gléno-humérale dans le sens céphalo-caudal en position assise.
- Pression-inhibition et/ou décordage des muscles de la coiffe, du biceps brachial, du triceps brachial, du grand rond.
- EM du trapèze (faisceau supérieur++)
- Douleur aponévrotique scapulo-humérale
III. Accompagnement et suivi
1. SUIVI PATIENT
- Respect des obligations réglementaires et adaptation du projet d’intervention
- Notamment en tenant compte de la nécessité d’une collaboration inter-professionnelle (ou au moins pluri-professionnelle) pour la prise en charge des TMS du membre supérieur, le plus souvent chroniques.
- Suivi en fonction du résultat du traitement sur les variables du trouble fonctionnel
- En fonction de l’ancienneté des symptômes
- En aigu, revoir le patient entre 3 et 7 jours après en fonction de l’EVA
- Si pas de résultat, évaluation médicale
- En subaigu, suivi du patient à 1 semaine puis 1 mois (par téléphone ou en consultation)
- En chronique, surveillance sur le long terme: 1 à 2 semaine(s), 1 mois, 3 mois
- En fonction de l’intensité des douleurs
- Si douleur légère à modérée (EVA < 5), 1 seule séance d’ostéopathie peut suffire
- Si douleur forte à très forte (EVA > 5), 1 à 3 séances
- La 1ère séance peut être menée après traitement antalgique et / ou anti-inflammatoire (délai de 4 jours) avec détente des couches musculaires superficielles + mobilisations / pression-inhibition locale + orientation pour traitement antalgique si besoin
- La 2ème séance est réalisée après 3 ou 4 jours, avec détente des couches musculaires superficielles + manipulation locale après traitement antalgique si besoin
- La 3ème séance est réalisée à 1 semaine, avec manipulation locale
- En fonction du type de douleurs
- Si douleur nociceptive, traitement et suivi en fonction de l’ancienneté et de l’intensité des douleurs
- Si douleur neurogène, traitements manuel et médicamenteux concomitants ; suivi de l’évolution de la douleur rapportée car risque fort de chronicisation
- Si douleur centralisée, actes efficaces à court terme mais orientation nécessaire dans l’offre de soins en fonction des facteurs de risque mis en évidence
2. CONSEILS
a. Pour le complexe articulaire de l’épaule
- partie rachis thoracique et ceinture scapulaire
IV. Conditions de prise en charge préventive
1. SOURCES DE RENSEIGNEMENT
a. Interrogatoire ++
- Réflexion essentiellement ergonomique
- Contraintes gestuelles et posturales imposées par l’environnement professionnel, sportif et occupationnel.
- Respect ou non des synergies articulaires et musculaires
b. Examen visuel du morphotype vertébral
c. Examen des ressources musculo-squelettiques vertébrales (segment thoraco-scapulaire ++)
Cf. partie Rachis
2. FACTEURS DE RISQUE AU NIVEAU DE L’ÉPAULE
a. Le morphotype vertébral et la posture définissent l’orientation du cône de sécurité scapulo-huméral
- Si dos plat ou posture redressée imposée, le cône est orienté vers le haut et le dehors
- Si dos cyphosé ou posture voûtée, le cône est orienté vers le bas et l’avant
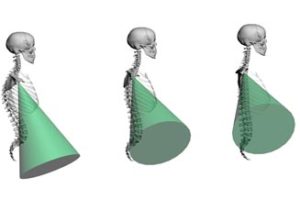
- Situation à risque si inadéquation entre cône de sécurité et gestuelle imposée par l’environnement.

b. Le morphotype vertébral et la posture adoptée favorisent l’EM d’un groupe musculaire :
- Si dos plat ou posture redressée imposée, EM ++ des transversaires épineux thoraciques et des stabilisateurs des omoplates (rhomboïdes, angulaires)
- Si dos cyphosé ou posture voûtée imposée
- Tendance au déjettement céphalique antérieur compensée par une sollicitation importante des muscles cervico-thoraciques.
- Tendance à la fermeture de la pince costo-claviculaire qui favorisent le syndrome de la traversée cervico-thoraco-brachiale (CTB)
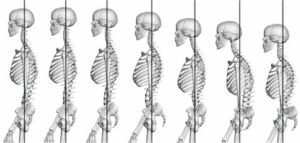
c. La capacité « « d’effacement dynamique de la cyphose thoracique lors de l’élévation des bras dépend des ressources musculo-squelettiques vertébrales (cf.rachis thoracique et ceinture scapulaire)
d. Dysbalance entre les muscles de la coiffe des rotateurs et les muscles mobilisateurs (deltoïde, grand pectoral)
e. Contraintes imposées par l’environnement
- Ergonomie du poste de travail générant un inconfort prolongé
- Travail bras au-dessus de la tête qui favorisent le conflit sous-acromial
- Travaux de force qui favorisent l’EM des muscles de la coiffe des rotateurs.
- Les sports de lancer favorisent les conflits de la traversée CTB et le syndrome canalaire axillaire.
- Port de sac à dos (++ si lourd ou bretelles inadaptées) favorise la fermeture de la pince costo-claviculaire et le surmenage des muscle trapèze et cervico-thoraciques.
V. Conseils et orientations en fonction des facteurs de risque
1. FACTEURS DE RISQUE AU NIVEAU DE L’ÉPAULE
- Amélioration des ressources musculo-squelettiques vertébrales
- Renforcement ciblé des groupes musculaires mis sous contraintes selon le morphotype rachidien
- Assouplissement des aponévroses thoraco-scapulaires.
- Renforcement des muscles de la coiffe et/ou des mobilisateurs de l’épaule.
- Limitation des contraintes environnementales
- Adaptation du poste de travail
- Amélioration ou modification de la technique gestuelle
- Acquisition de matériel adapté
VI. Accompagnement et suivi
- Suivi à moyen terme (2 mois) et long terme (6 mois) des patients douloureux chroniques
- Évolution des douleurs et des comportements face à celles-ci
- Évolution des ressources individuelles
- Communication avec le ou les professionnels susceptibles de travailler sur ces variables (voir plus haut)
- Conseils et auto-exercices visant l’amélioration des ressources musculo-squelettiques en fonction de la motivation et de l’autonomie du patient