I. Diagnostics d’opportunité
1. GÉNÉRALITÉS
- Diagnostic d’opportunité = ensemble des syndromes pour lesquels la prise en charge ostéopathique est considérée comme exclue ou non indiquée
- si prise en charge ostéopathique exclue => orientation du patient vers le médecin traitant ou vers les urgences
- si prise en charge ostéopathique non indiquée => orientation vers un autre praticien de santé (voir par ailleurs)
- Syndrome = association de signes (révélés par le praticien) ou symptômes (énoncés par le patient) caractérisant un état jugé pathologique ou dysfonctionnel
- Le paragraphe suivant est focalisé sur les syndromes locorégionaux
2. SYNDROMES TRAUMATIQUES
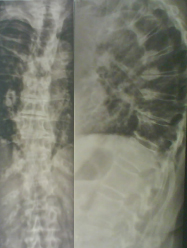
- Dorsalgie aiguë
- dorsalgie et / ou douleur costale aiguë*
- contexte traumatique à haute énergie ou traumatisme bénin sur contexte de déminéralisation osseuse
- dyspnée possible
- Douleur thoracique subaiguë
- contexte traumatique connu (penser à l’étyernuement ou au traumatisme de la ceinture de sécurité)
- troubles respiratoires et / ou abdominaux
- Épaule pseudo-paralytique
- en contexte de tendinopathie chronique
- post-traumatique direct
- Douleurs acromio-claviculaires
- après chute sur l’épaule
- tuméfaction locale
- clavicule en « touche de piano »
- palpation hyperalgique de la clavicule
- Douleur à la face postérieure de l’épaule
- traumatisme direct du deltoïde
- paresthésies au moignon de l’épaule
- amyotrophie du deltoïde
3. SYNDROMES INFLAMMATOIRES
- Dorsalgie aiguë
- douleurs diurnes et nocturnes
- réveil matinal précoce
- raideur matinale
- inflammation axiale
- Scapulalgie aiguë
- douleurs diurnes et nocturnes de l’épaule
- impotence fonctionnelle majeure
- atteinte inflammatoire d’autres articulations
- douleurs référées possibles du tractus biliaire dans la région scapulaire droite
4. SYNDROMES INFECTIEUX
- Douleurs thoraciques
- douleurs permanentes sans rythme spécifique et hyperalgiques
- fièvre
- toux / expectoration
- AEG
- Scapulalgie
- épaule hyperalgique et inflammatoire
- douleurs diurnes et nocturnes
- fièvre
5. SYNDROMES DÉGÉNÉRATIFS
- dorsalgie spontanée
- hyperalgie
- aggravation rapide de la cyphose thoracique
- difficulté d’extension
- douleurs d’épaule
- impotence majeure, en particulier pour l’élévation du bras
- douleur à l’effort ou au décubitus latéral
- omarthrose visible à la radio
6. SYNDROMES DYSMORPHIQUES ET POSTURAUX
- Dorsalgie
- scoliose d’évolution rapide
- dorsalgie de l’adolescent avec cyphose marquée
7. SYNDROMES MÉTABOLIQUES
- Douleur thoracique
- douleur brutale spontanée
- symptômes d’allure cardiaque et / ou broncho-pulmonaires
- douleurs rétro-sternales constrictives
- irradiation dans la mâchoire et / ou dans le membre supérieur gauche
- irradiation vertébrale
- sudations, palpitations, anxiété
- dyspnée, orthopnée, respiration sifflante
- toux, hémoptysie, expectoration
- Douleur abdominale
- douleur brutale spontanée
- nausées
- asthénie
- altération de l’état général
- œdèmes périphériques
8. SYNDROMES TUMORAUX
- Douleur thoracique
- diurnes et nocturnes
- AEG, amaigrissement
- dyspnée, toux persistante
- hémoptysie
- penser au syndrome de Pancoast-Tobias
9. SYNDROMES NEUROLOGIQUES
- Dorsalgie
- accompagnée de signes neurologiques centraux
- Zona thoracique
- Accompagnée d’éruption cutanées intercostales et / ou para scapulaires
- Syndrome de Parsonage-Turner
- douleur violente d’apparition brutale
- amyotrophie et paralysie de l’épaule
- Scapulalgie postérieure
- douleurs diurnes et / ou nocturnes majorées en adduction de l’épaule
- irradiation cervicale possible
- déficit de force en abduction et / ou rotation externe de l’épaule
- Syndrome du défilé cervico-thoraco-brachial
- avec radiculalgie déficitaire et / ou signes vasculaires marqués à la main
II. Choix des outils thérapeutiques ostéopathiques
1. RECOMMANDATIONS GÉNÉRALES ET STRATÉGIE THÉRAPEUTIQUE OSTÉOPATHIQUE
a. Manipulation articulaire
- 1er choix
- Influe rapidement et concomitamment sur plusieurs variables du trouble fonctionnel (surtout douleur et EM)
b. Respect obligatoire
- Des recommandations de bonne pratique sur le rapport bénéfice / risque de la technique
- respect des limitations règlementaires d’intervention
- mise en œuvre conformément aux références professionnelles
- demande d’examens complémentaires en cas de suspicion de DR
- pas de manipulation si douleur lors de la mise en position et / ou lors de la pré-charge (absence de voie de passage)
- placement du patient et sens de poussée choisis dans le respect de la non douleur
- pas de manipulation thoracique en décubitus dorsal sur patient ostéoporotique
- Du consentement libre et éclairé du patient
- Du niveau technique du praticien
- En l’absence de possibilité de manipulation
- mobilisation articulaire des interfaces de la ceinture scapulaire
- pression-inhibition contre la douleur musculaire locale
- techniques neuromusculaires contre l’enraidissement musculaire
2. PRÉSENTATION DES TECHNIQUES POSSIBLES EN FONCTION DES VARIABLES DU TROUBLE FONCTIONNEL
a. Douleur
- Dorsalgie d’origine costo-vertébrale ou costo-transversaire par excès de nociception
- RDS : technique assise en décoaptation axiale ou technique en décubitus dorsal
- RDM : technique assise ou décubitus dorsal avec contact sur la ligne des apophyses épineuses ou en regard de l’angle costal postérieur
- RDI / CTL : technique assise ou décubitus dorsal
- Douleur aponévrotique scapulo-humérale
- manipulation du rachis cervical moyen
- tractions verticales lentes, maintenues et répétées dans le sens céphalo-caudal de la tête humérale
b. Enraidissement musculaire
- EM des autochtones superficiels cervico-thoraciques
- manipulation de la charnière cervico-thoracique
- technique de décordage appliquée au RDS / RDM
- EM des autochtones superficiels thoraco-lombaires
- manipulation de la charnière thoraco-lombaire
- technique de décordage
- EM des autochtones profonds du rachis thoracique
- manipulation locale
- EM scapulo-thoraciques et / ou scapulo-cervicaux
- manipulation cervicale en fonction du métamère
- pression-inhibition musculaire avec ou sans étirement concomitant
- mobilisation de la scapula sur le gril costal et / ou de la ceinture scapulaire
- technique de décordage sur rhomboïde, angulaire et trapèze
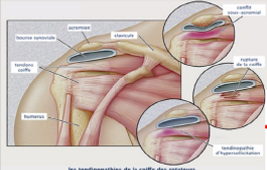
- EM de la coiffe des rotateurs
- manipulation de la zone d’innervation (RCM)
- pression-inhibition et / ou technique de décordage appliquée à la coiffe des rotateurs
- mobilisations gléno-humérales sur l’axe vertical ou sagittal
- mobilisations gléno-humérales sur l’axe antéro-postérieur
- positionnement du patient en décubitus dorsal ou en position assise
c. Excès liquidien
- Aucune technique directe n’est référencée pour la diminution des excès liquidiens
III. Accompagnement et suivi
1. SUIVI PATIENT
- Respect des obligations réglementaires et adaptation du projet d’intervention
- Suivi en fonction du résultat du traitement sur les variables du trouble fonctionnel
- En fonction de l’ancienneté des symptômes
- en aigu, revoir le patient entre 3 et 7 jours après en fonction de l’EVA
- si pas de résultat, évaluation médicale
- en subaigu, suivi du patient à 1 semaine puis 1 mois (par téléphone ou en consultation)
- en chronique, surveillance sur le long terme : 1 à 2 semaine(s), 1 mois, 3 mois
- En fonction de l’intensité des douleurs
- si douleur légère à modérée (EVA < 5), 1 seule séance d’ostéopathie peut suffire
- si douleur forte à très forte (EVA > 5), 1 à 3 séances
- la 1ère séance peut être menée après traitement antalgique et / ou anti-inflammatoire (délai de 4 jours) avec détente des couches musculaires superficielles + mobilisations / pression-inhibition locale + orientation pour traitement antalgique si besoin
- la 2ème séance est réalisée après 3 ou 4 jours, avec détente des couches musculaires superficielles + manipulation locale après traitement antalgique si besoin
- la 3ème séance est réalisée à 1 semaine, avec manipulation locale
- En fonction du type de douleurs
- si douleur nociceptive, traitement et suivi en fonction de l’ancienneté et de l’intensité des douleurs
- si douleur neurogène, traitements manuel et médicamenteux concomitants ; suivi de l’évolution de la douleur rapportée car risque fort de chronicisation
- si douleur centralisée, actes efficaces à court terme mais orientation nécessaire dans l’offre de soins en fonction des facteurs de risque mis en évidence
2. CONSEILS
a. Pour le rachis thoracique
- Maintien des activités mais en adaptant les gestes et postures
- Alternance régulière des postures, notamment si travail assis devant écran
- Respect des grands aplombs
- Exercice d’auto-grandissement (« décyphose ») actif contre le mur
b. Pour la ceinture scapulaire
- Exercice antalgique pendulaire
- Automassage et étirement des trapèzes
IV. Conditions de prise en charge préventive
1. FACTEURS DE RISQUE MORPHOLOGIQUES
a. Sources de renseignement
- Interrogatoire (ATCD traumatique)
- Examen visuel aux fils à plombs
- Bilan radiologique
b. Facteurs de risque
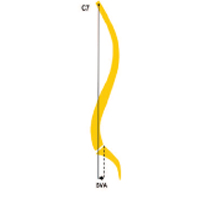
- Porte-à-faux C7 par rapport à S1
- dans le plan sagittal
- dans le plan frontal
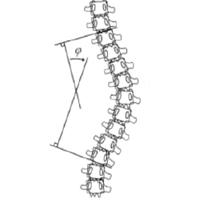
- Non-concordance des courbures thoracique et lombaire (ex : ATCD fracture-tassement thoracique ou thoraco-lombaire)
- Angle de cyphose largement en dehors des valeurs standards (37+/- 9°)
- Scoliose thoracique
- angle de Cobb radiologique > 10°
- gibbosité thoracique
- différence de hauteur des omoplates
- ceintures non alignées dans le plan horizontal
2. FACTEURS DE RISQUE MUSCULO-APONEVROTIQUES
a. Sources de renseignement
- Interrogatoire
- âge
- niveau d’activité physique
- ATCD
- contraintes gestuelles et posturales au travail
- Bilan des ressources musculaires
- souplesse
- endurance musculaire
- force
b. Facteurs de risque
- Manque de souplesse des aponévroses thoraco-scapulaires
- Manque d’endurance des muscles thoraco-scapulaires
- Faiblesse des muscles thoraco-scapulaires
- Dysbalance musculaire entre les groupes musculaires stabilisateurs et / ou mobilisateurs
- Déconditionnement musculaire
3. FACTEURS DE RISQUE PSYCHO-PHYSIOLOGIQUES
a. Sources de renseignement
- Interrogatoire
- Tests spécifiques
b. Facteurs de risque
- Déficience des répertoires moteurs
- Altération du sens du positionnement du tronc
4. FACTEURS DE RISQUE PSYCHOLOGIQUES
a. Sources de renseignement
- Questionnaires psychométriques
- Évaluation psychologique
b. Facteurs de risque
- Stress chronique
- Kinésiophobie, catastrophisme
5. FACTEURS DE RISQUE ENVIRONNEMENTAUX
a. Source de renseignement
- Interrogatoire
b. Facteurs de risque
- Biomécaniques
- ergonomie du poste de travail
- travail bras au-dessus de la tête
- position assise prolongée
- port de charges
- Ambiance physiques (sonore, visuelle, thermique, …)
- Psycho-sociaux
- organisation et cadence de travail
- relations avec collègues, avec la hiérarchie
- Autres
- troubles fonctionnels gastro-intestinaux
V. Conseils et orientations en fonction des facteurs de risque
1. FACTEURS DE RISQUE MORPHOLOGIQUES
- Kinésithérapeute, coach sportif
- éducation posturale
- renforcement musculaire
- Podologue
- semelles sur ILMI ou non concordance des courbures dans le plan sagittal
- Médecin de rééducation / chirurgien orthopédiste
- orthèses et corsets
- Autonomie
- pratique sportive pour renforcement musculaire
- correction posturale
2. FACTEURS DE RISQUE MUSCULO-APONÉVROTIQUES
a. Souplesse thoraco-lombaire et thoraco-scapulaire
- Kinésithérapeute
- mobilisations, étirements
- méthodes Mézières / McKenzie
- Coach sportif
- programme d’assouplissement
- yoga, gym douce, …
- Autonomie
- stretching, yoga, …
b. Endurance et / ou force des muscles thoraco-lombaires et de la ceinture scapulaire
- Kinésithérapeute
- renforcement musculaire sur machine
- travail avec poulies
- exercices sur ballon type « swiss ball »
- Coach sportif
- programmes de renforcement musculaire
- musculation, fitness
- méthode Pilates
- Autonomie
- gainage
- musculation au poids de corps
3. FACTEURS DE RISQUE PSYCHO-PHYSIOLOGIQUES
- Kinésithérapeute, coach sportif
- (ré-)éducation proprioceptive
- amélioration des répertoires moteurs
4. FACTEURS DE RISQUE PSYCHOLOGIQUES
- Psychologue, thérapeute comportemental
- Sophrologue, hypno-thérapeute
- diminution des douleurs centralisées
- amélioration des comportements face à ces douleurs chroniques
5. FACTEURS DE RISQUE ENVIRONNEMENTAUX
- Ergonome du lieu de travail
- Expert gestes et postures
- Médecin du travail, formateur PRAP
VI. Accompagnement et suivi
- Suivi à moyen terme (2 mois) et long terme (6 mois) des patients douloureux chroniques
- évolution des douleurs et des comportements face à celles-ci
- évolution des ressources individuelles
- Communication avec le ou les professionnels susceptibles d’améliorer ces variables (voir plus haut)
- Conseils et auto-exercices visant l’amélioration des ressources musculo-squelettiques en fonction de la motivation et de l’autonomie du patient