I. Fonction du membre ou du segment
1. MEMBRE INFÉRIEUR
a. Locomotion bipède (statique, marche, course, saut)
b. Triple flexion

II. Fonction du complexe articulaire
1. HANCHE
cf. ceinture pelvienne
2. GENOU
a. Propulsion (marche et course)
b. Redressement d’une position accroupie
c. Geste de shoot
d. Adaptation au terrain lors de la phase oscillante du cycle de marche (appui unipodal)
3. COMPLEXE CHEVILLE-PIED
a. Adaptation du pied au sol
b. Propulsion de l’appareil locomoteur.
III. Anatomie: ostéologie et arthrologie
1. LA HANCHE
cf. ceinture pelvienne
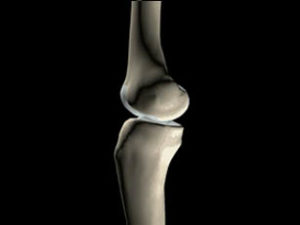
2. LE GENOU
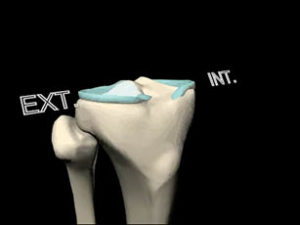
a. Articulation fémoro-patellaire (FP)
- Patella sous-cutanée donc particulièrement exposée au risque de fracture par choc direct.
- Elle s’articule avec la trochlée fémorale,
- Elle est enchâssée dans le tendon quadricipital et reliée au tibia via le tendon rotulien ou ligament patellaire.
- Ligament patellaire + résistant que cartilage de croissance de la TTA.
- La joue externe de la trochlée est plus proéminente que la joue interne, d’où la possibilité d’un syndrome d’hyperpression FP externe.
- Un paquet adipeux (Hoffa) est présent entre le tibia et le ligament patellaire.
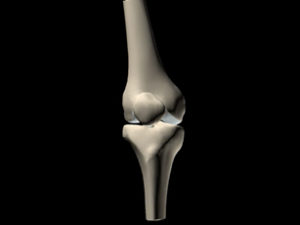
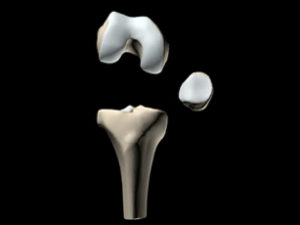
b. Anatomie de l’articulation fémoro-tibiale
- Forme de tronc de pyramide des épiphyses qui s’articulent par leurs bases
- Cette morphologie osseuse offre une grande résistance aux contraintes de compression
- Valgus physiologique genou tendu de 170 à 175°
- Genu valgum si exagération du valgus
- Genu varum si inversion du valgus jusqu’à former un angle ouvert en dedans
- Les condyles fémoraux forment la partie inféro-postérieure de la pyramide fémorale.
- Leurs rayons de courbure diminuent d’avant en arrière. Plus plat en avant, ils offrent une grande surface portante
- L’interne est plus courbe que l’externe, ce qui participe à créer les rotations automatiques associées aux mouvements de flexion-extension
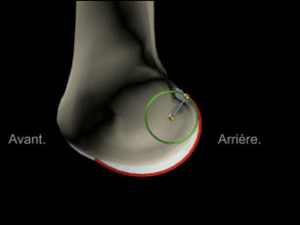
- La surface tibiale forme un plateau muni de deux glènes interne et externe
- Glène interne concave en tous sens contre glène externe convexe sagittalement (=> rotation fémorale automatique)
- Le bord interne des glènes est relevé et forme les épines tibiales, délimitant les surfaces pré- et rétro-spinales non articulaires.
-
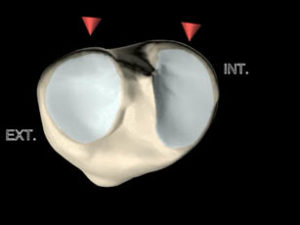
- Les surfaces articulaires des glènes sont augmentées par la présence des ménisques en forme de « C » pour l’interne et de « 0 » pour l’externe (« CitrOëne »)
- Un petit os sésamoïde (fabella) est visible à la radiographie (à partir de 15 ans), à la partie postéro-latérale de l’articulation.
c. Anatomie de l’articulation tibio-fibulaire supérieure
- Articulation synoviale plane orientée en avant, en haut et en dehors.
3. LE COMPLEXE ARTICULAIRE CHEVILLE-PIED
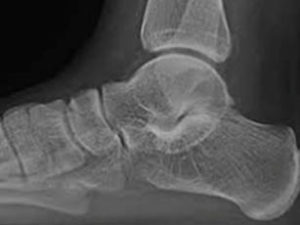
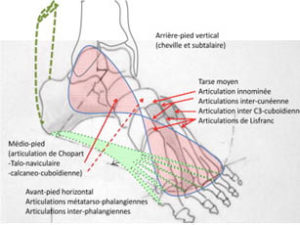
a. Anatomie régionale
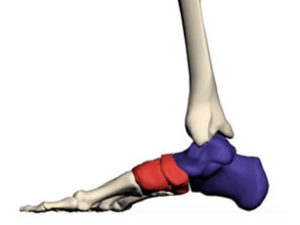
- Tarse postérieur massif (talus et calcaneum)
- Tarse antérieur ou médio-pied ou région du coup de pied délimité par articulations de Chopart et de Lisfranc
- Avant-pied formé par métatarsiens et orteils
- Pied comparable à une voûte reposant sur le calcaneum en arrière et sur les têtes métatarsiennes en avant
- Triangle statique qui assure l’appui stable au sol
- Triangle dynamique antérieur qui assure le déroulé du pas et la propulsion
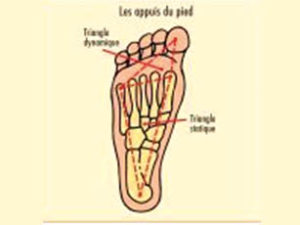
- Dénivellation physiologique entre arrière et avant-pied de 2 à 2,5 cm
- Voûte soutenue par 3 arches capables de se déformer sous le poids du corps :
- Arche interne comprenant le talus, le naviculaire, les cunéïformes et les 3 premiers métatarsiens
- Arche externe comprenant le calcaneum, le cuboïde et les 2 derniers métatarsiens
- Arche transversale.
- Appui calcanéen en légère pronation (léger valgus) le plus souvent.
b. Anatomie de l’articulation tibio-tarsienne dans le plan frontal
- Pince ou mortaise tibio-fibulaire enserrant le talus
- Malléole externe descend plus bas que l’interne
- Surface articulaire talo-fibulaire plus étendue et oblique que surface entre talus et malléole tibiale
Jonction tibio-fibulaire inférieure est une pseudo-articulation sans cartilage et maintenue par du tissu fibreux
- Talus en forme de poulie dans le plan frontal
- Constituée de 3 faces articulaires, de dedans en dehors, avec malléole tibiale, face inférieure du pilon tibial et malléole fibulaire.
- Surface articulaire supérieure plus étroite en arrière qu’en avant, d’où un écartement « passif » de la pince tibio-fibulaire lors de la flexion dorsale de la cheville.
- Position de stabilité maximale de la cheville en flexion dorsale
- Grand axe de la surface supérieure de la poulie orienté vers l’avant et le dehors.
c. Anatomie de l’articulation tibio-tarsienne dans le plan sagittal
- Pince tibio-calcanéenne enserrant le talus
- Talus en forme de dôme dans le plan sagittal
- Répond à une surface articulaire tibiale en forme de cylindre creux.
d. Anatomie des articulations sous-taliennes
- Talus posé de façon croisée sur le calcanéum avec grand axe calcanéen orienté vers l’avant et le dehors et grand axe du talus orienté vers l’avant et le dedans.
- Calcaneum repose au sol par ses tubérosités postéro-inférieures
- Articulation sous-talienne antérieure entre tête du talus convexe et sustentaculum tali (plateau calcanéen excentré en dedans)
- Articulation sous-talienne postérieure entre corps du talus (surface concave) et large surface convexe à la partie supérieure du calcaneum
Thalamus de Destot, siège le plus fréquent de fracture du calcaneum
- Sinus du tarse entre les deux surfaces articulaires contenant le ligament en haie
- Orientation des surfaces articulaires et du ligament en haie, oblique d’arrière en avant et de dedans en dehors.
e. Anatomie de l’articulation de Chopart
- Forme de « S » couché, vu de dessus
- Os naviculaire s’articule avec tête du talus via une surface articulaire ovalaire, concave en arrière.
- Ligament glénoïdien, encroûté de cartilage, soutient en avant et en dedans la tête talienne.
- Cuboïde s’articule avec calcaneum via des surfaces articulaires grossièrement triangulaires et inversement conformées.
f. Anatomie de l’articulation de Lisfranc
- Bases des 3 premiers métatarsiens s’articulent avec os cunéïformes
- Bases des 2 derniers s’articulent avec cuboïde.
- Les têtes métatarsiennes s’articulent avec les bases des premières phalanges.
- 2 os sésamoïdes sont présents sous la tête du métatarsien et amortiraient l’appui à ce niveau.
- Tubercule du 5ème métatarsien palpable donne insertion au tendon du muscle court fibulaire
IV. Anatomie: éléments de liaison et de stabilité
1. LA HANCHE
cf ceinture pelvienne
2. LE GENOU
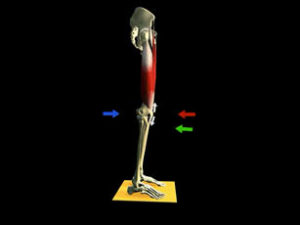
a. Stabilisation dans le plan sagittal
- Flexion
- Appareil extenseur
- Tendon rotulien fixé sur tubérosité tibiale antérieure selon une direction oblique en bas et en dehors.
- Traction quadricipitale selon une direction en haut et en dedans.
- Genu recurvatum et destruction progressive des structures capsulo-ligamentaires postérieures en cas de paralysie quadricipitale
- Marche impossible en cas de rupture de l’appareil extenseur
- Appareil extenseur
-
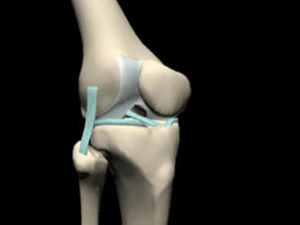
- Système capsulo-ligamentaire antérieur
- Rétinaculum patellaire (RP) transversaux ou ailerons rotuliens entre rotule et condyles fémoraux
- RP verticaux entre rotule et plateau tibial
- RP obliques ou ligaments ménisco-rotuliens
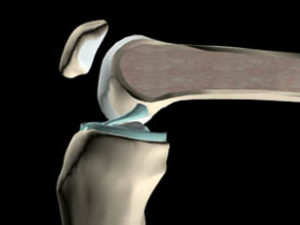
- Ligament croisé antéro-externe (LCAE) freine la translation antérieure du tibia
- Efficace dans toute l’amplitude de flexion
- Particulièrement exposé au traumatisme vers 30° de flexion.
- A tester dans cette amplitude (Lachman)
- Système capsulo-ligamentaire antérieur
- Extension
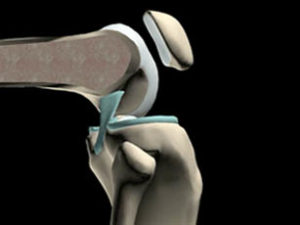
- Ligament croisé postéro-interne (LCPI) freine la translation postérieure du tibia
- Surtout tendu vers 70° donc à tester dans cette amplitude (tiroir postérieur)
- Ligament croisé postéro-interne (LCPI) freine la translation postérieure du tibia
-
- Coques condyliennes majoritairement responsables de la stabilité des genoux en position debout statique et ceci dans tous les plans
b. Stabilisation dans les plans horizontal et frontal
- Rotation tibiale interne
- Ligaments croisés (LCAE++)
- Points d’angle postéro-interne (PAPI)
- Renforcement capsulaire du compartiment interne par :
- Corne postérieure du ménisque interne (MI)
- Partie profonde du ligament collatéral médial (LCM)
- Coque condylienne interne
- Terminaisons du semi-membraneux et celle du gastrocnémien interne.
- Rotation tibiale externe
- Ligaments collatéraux
- Point d’angle postéro-externe (PAPE), constitué par :
- Ménisque externe (ME)
- Ligament collatéral latéral
- Capsule rétro-poplitée et la coque condylienne externe
- Muscles poplité, biceps fémoral (+ son expansion formant le ligament poplité arqué) et gastrocnémien externe.
- Valgus
- PAPI
- Partie profonde du LCM ++ à 20-30° de flexion FT
- PAPI
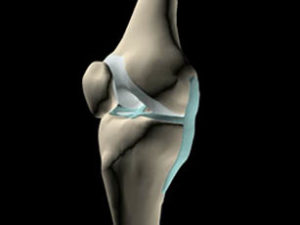
-
- Les muscles de la patte d’oie (contraction excentrique)
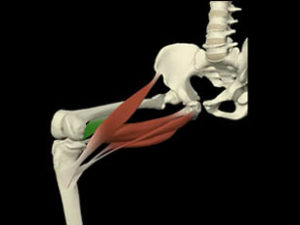
-
- Légère action frénatrice des ligaments croisés
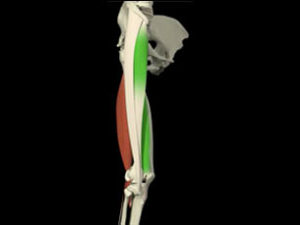
- Varus
- PAPE
- LCL surtout limitant à 20-30° de flexion
- PAPE
-
- Bandelette ilio-tibiale
c. Le système informatif
- Les ligaments croisés, très riches en mécanorécepteurs, sont le point de départ des régulations musculaires d’adaptation au terrain.
- L’étirement du LCAE provoque une contraction réflexe des ischios-jambiers et du triceps sural
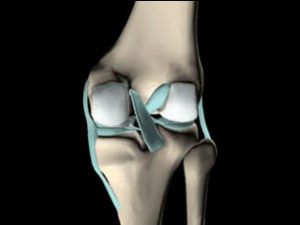
- Les ailerons rotuliens contiennent également des mécanorécepteurs pour la régulation de la dynamique fémoro-patellaire.
d. Capsule articulaire commune aux interfaces fémoro-tibiales et fémoro-patellaires
- Forme un repli en cul-de- sac sus-patellaire lorsque le genou est en extension.
- Lors de la flexion, elle se tend en avant et se détend en arrière en formant un repli dans le creux poplité
- La présence d’un kyste synovial dans le creux poplité provoque une gêne à la flexion maximale du genou.
e. Les ménisques (fibrocartilages)
- Augmentent la concordance et la congruence articulaire FT
- Améliorent la stabilité FT à la manière d’une cale.
- Augmentent la surface portante et uniformisent ainsi les contraintes de compression sur l’ensemble du plateau tibial.
- Leur dégénérescence favorise l’arthrose fémoro-tibiale.
- MI est moins mobile que ME, donc plus souvent lésé.
f. Le système musculaire
- Le quadriceps produit une force de translation tibiale antérieure en chaine ouverte (ex : shoot au football) ou fermée (accroupissement, course) et étire donc le LCAE.
- Les fibres obliques du vaste interne stabilisent la rotule dans le plan frontal.
- La contraction des ischios-jambiers et/ou du soléaire provoque une translation postérieure du tibia et étire donc le LCPI.
- A l’inverse, la contraction des muscles gastrocnémiens tire les condyles fémoraux vers l’arrière.
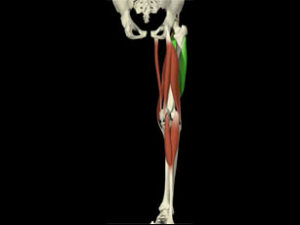
g. Précisions sur l’articulation tibio-fibulaire supérieure
- Fibula solidement amarrée au tibia via la membrane interosseuse
- Ligaments antérieur et postérieur reliant la tête fibulaire au tibia.
- Tête fibulaire reçoit insertion du LCL et biceps fémoral
- Nerf fibulaire commun contourne son col et peut être piégé à ce niveau.
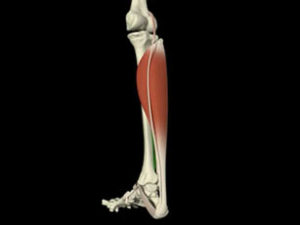
3. LE COMPLEXE ARTICULAIRE CHEVILLE-PIED
a. Stabilité en flexion dorsale
- Poulie talienne plus large en avant qu’en arrière
- Butée osseuse du bord postérieur du tibia (3ème malléole de Destot)
- Faisceaux postérieurs des ligaments collatéraux tendus dans l’amplitude maximale
- Membrane interosseuse et ligaments tibio-fibulaires + tibial postérieur contrôlent l’écartement de la pince TF
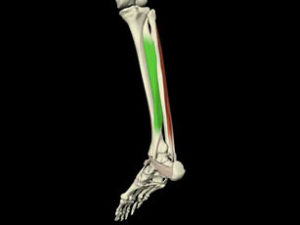
- Tibial antérieur maintient la cheville en flexion dorsale lors de l’attaque du talon au sol
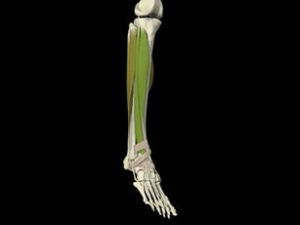
- Triceps sural (partie profonde++) limite l’amplitude de flexion dorsale (tonus myogène et/ou tonus neurogène)
b. Stabilité en flexion plantaire
- Relative instabilité
- Faisceaux antérieurs des ligaments collatéraux tendus en amplitude maximale
c. Valgus calcanéen
- Butée de la malléole fibulaire
- Ligament collatéral médial
- Contraction excentrique du tibial postérieur
d. Varus calcanéen
- Ligament collatéral latéral
- Contraction excentrique des muscles fibulaires
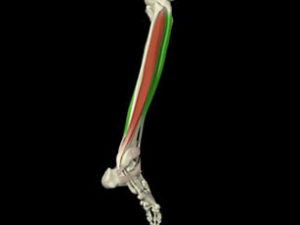
e. Rôle informatif
- Faisceaux moyens calcanéo-fibulaire et tibio-calcanéen (+ ligament deltoïde), tendus dans toutes les positions du pied
- Ligament interosseux en « haie »
f. Capsules
- Pince TF et talus
- Commune pour talo-calcanéenne antérieure et talo-naviculaire
- Calcanéo-cuboïdienne
- Capsules communicantes entre elles au niveau de l’interligne de Lisfranc
g. Articulations de Chopart renforcées par le ligament en « Y » au-dessus et le ligament calcanéo-cuboïdien au-dessous
h. Aponévrose plantaire et ligament calcanéo-cuboïdien soutiennent la voûte plantaire
i. Autres éléments de stabilité active
- Rôle antigravitaire fondamental du triceps sural
- Triceps sural est également le principal muscle de la propulsion du pied
- Muscles supinateurs (tibial antérieur, tibial postérieur, triceps sural) sont plus nombreux et plus puissants que les pronateurs (fibulaires).
V. Biomécanique articulaire
1. LA HANCHE
Cf. ceinture pelvienne
2. LE GENOU
a. Dynamique fémoro-patellaire
- Flexion du genou
- Contraction excentrique du quadriceps et mise en tension des RP
- Compression de la rotule dans la trochlée
- Contraintes en compression et en frottement maximales au niveau des interfaces FP
- L’interface FP externe est plus contrainte du fait de la traction en haut et en dehors du quadriceps s’opposant à la traction en bas et en dehors du tendon rotulien.
- Phénomène majoré en cas de genu valgum
- Extension
- Contraction concentrique du quadriceps qui tire la rotule vers le haut et le dehors
- Détente du système capsulo-ligamentaire antérieur
- Diminution de la stabilité latérale de la rotule
- La position de semi-flexion du genou favorise l’instabilité de la rotule latéralement en autorisant une rotation externe du tibia alors qu’elle est peut plaquer contre le fémur.
b. Dynamique articulaire fémoro-tibiale
- Articulation fémoro-tibiale à la fois très mobile et très instable dans le plan sagittal.
- Amplitude flexion
- Passive : 160°
- Active, hanche fléchie : 140°
- Active, hanche en extension : 120° (tension du droit antérieur biarticulaire)
- Association de glissements et de roulements des condyles fémoraux sur le plateau tibial
- Balayage de l’ensemble de la surface tibiale par les condyles fémoraux d’où répartition des contraintes lors des mouvements de flexion-extension
- En flexion, le condyle roule de 15 à 20° puis glisse puis association des deux afin d’assurer un centrage des condyles par rapport aux glènes.
- Inverse en extension
- Rotations automatiques du fémur lors des mouvements de flexion-extension en charge :
- Dues à forme des glènes et des condyles fémoraux
- Rotation interne lors de la flexion du genou
- Rotation externe associée à l’extension
- Dynamique des ménisques :
- Avancent lors de l’extension du genou sous la poussée des condyles et la traction des ligaments ménisco-patellaires
- Reculent lors de la flexion sous la poussée des condyles et la traction des muscles semi-membraneux et poplité
- En rotation, avancent ou reculent avec les condyles
- Mouvements de rotation possibles seulement si genou fléchi
- Amplitude rotation externe (40°) plus ample que rotation interne (30°)
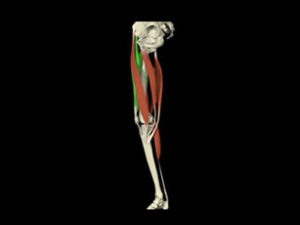
- 7 muscles fléchissent le genou contre 1 seul (quadriceps) pour l’extension
- 5 muscles exercent une rotation interne contre 1 seul (biceps fémoral) pour la rotation externe
c. Dynamique tibio-fibulaire supérieure
- Plan de glissement orienté en haut, en avant et en dehors.
3. LE COMPLEXE ARTCULAIRE CHEVILLE-PIED
a. Projection du centre de gravité 4 cm en avant de l’axe bi-malléolaire
b. Complexes articulaires de la cheville et du pied indissociables.
c. Valgus calcanéen
d. Déformation du pied conditionnée par les possibilités de translations sous-taliennes et dans la mortaise tibio-fibulaire.
e. Dynamique talienne dépendante de la raideur des pinces, frontale et sagittale (talus dépourvu d’insertion musculaire)
f. Transmission et répartition des forces de direction verticale en forces de direction horizontale par les glissements du talus. Les forces de direction horizontale sont amorties par la déformation des arches du pied.
- 50% des contraintes supportées par l’arrière-pied
- 50% sur l’avant-pied avec 2/3 sur l’arche interne et 1/3 sur l’arche externe
- Troubles fonctionnels du pied à l’interface entre pied interne et pied externe.
g. 15° de débattement articulaire en flexion dorsale/plantaire seulement nécessaire pour le passage du pas (sol dur, allure régulière, pied nus).
h. Cycle de marche
- Flexion dorsale pour attaque du talon
- Flexion plantaire pour poser le pied au sol
- Flexion dorsale lors de la phase d’oscillation
- Flexion plantaire lors de la propulsion
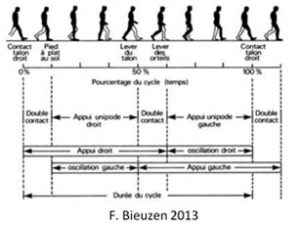
i. Cinématique en flexion dorsale de cheville
- La fibula s’écarte (2mm environ), translate vers le haut (2mm) et l’arrière tout en réalisant une rotation interne (3 à 4°).
- Le talus translate postérieurement, roule vers l’avant et réalise une rotation externe via les translations sous-taliennes opposées
- Les interfaces articulaires de Chopart se porte en éversion (abduction ++)
Inverse lors de la flexion plantaire
j. Mobilités sous-taliennes et du médio-pied
- Mobilités en 3D sur de petites amplitudes
- Adaptation au sol
- Combinaison de mouvements 3D autour de l’axe de Henké
- Éversion du pied (pronation ou valgus calcanéen + abduction du médio-pied et flexion dorsale de la cheville)
- Inversion du pied (« SADE »)